Come curare i Tic
6.1) Trattamenti psicologici
Nel caso la sintomatologia ticcosa sia moderata e ben tollerata da parte del paziente può essere sufficiente il trattamento di tipo psicologico quale:
- Psicoterapia di sostegno individuale o familiare
- Trattamento cognitivo comportamentale (Pratica massiva, Controcondizionamento, Condizionamento operante, Automonitoraggio, Habit reversal).
- Teacher training
- Tecniche terapeutiche espressive
6.2) Psicoterapia di sostegno individuale
La psicoterapia individuale non è rivolta al trattamento dei tic, ma piuttosto alle condizioni psicopatologiche in caso di disturbo d’ansia e il disturbo ossessivo-compulsivo.
Questi disturbi vengono trattati principalmente utilizzando la tecnica dell’esposizione e della prevenzione della risposta, appartenente alla scuola cognitivo-comportamentale. Questa combinazione di trattamenti ha l’obiettivo di estinguere i pensieri e i rituali che il soggetto mette in atto per contenere l’ansia e a modificare le credenze disfunzionali e le interpretazioni del paziente sulle possibili conseguenze che possono essere scatenate dalle situazioni – problema
La psicoterapia individuale prevede diverse fasi: nella prima fase il paziente in questione impara a conoscere e riconoscere i sintomi del suo disturbo e a comprendere lo scopo della terapia, dopodiché segue un momento in cui si cerca di valutare attraverso strumenti standardizzati e questionari auto valutativi, sia la frequenza che la tipologia dei sintomi (tic, disturbi ossessivo-compulsivi, fobie) che caratterizzano il soggetto, e si stabilisce un ordine gerarchico delle situazioni che sono in grado di scatenare i sintomi e quindi comportamenti disfunzionali.
Dopo questa fase di valutazione, segue il trattamento vero e proprio che consiste nell’esporre il paziente ad alcune situazioni ansiogene, presentandole in maniera crescente e per le quali mette in atto una serie di rituali. Lo scopo di queste esperienze è di far comprendere al paziente che l’ansia diminuisce gradualmente anche in assenza dei rituali e delle condotte di evitamento, e che tutte le conseguenze che egli aveva previsto scatenarsi non si verificano. La ristrutturazione delle interpretazioni delle situazioni-problema e del ridimensionamento delle conseguenze, portano alla modificazione comportamentale.
Il trattamento in questione prevede lo svolgimento di una serie di esercizi di esposizione nel setting terapeutico così come nel contesto quotidiano. Importante è sottolineare l’importanza del coinvolgimento dei genitori sia nella fase formativa iniziale che nella fase applicativa, se l’intervento è rivolto ai più giovani.
6.3) Terapia di sostegno rivolta alle famiglie
Comunemente i genitori dei figli con diagnosi di Sindrome di Tourette si sentono abbandonati dai vari specialisti. Pertanto, diventa importante informare adeguatamente i genitori e i fratelli sulla natura del disturbo e sui problemi comportamentali che il ragazzo tourettico può sviluppare se non riceve un’adeguato intervento.
Le terapie rivolte alle famiglie mirano, grazie all’utilizzo dell’approccio cognitivo-comportamentale, a modificare le condotte comportamentali che regolano l’interazione genitore-figlio e a potenziare le loro capacità di far fronte (coping) alle difficoltà quotidiane dei figli. Tutto questo può verificarsi attraverso il monitoraggio delle situazioni di vita domestica in cui i tic si manifestano. I genitori devono imparare a prevedere le situazioni che possono scatenare i possibili comportamenti disfunzionali ed evitare quelle situazioni domestiche non necessarie che possono scatenarli. Per fare questo, è necessario registrare su un calendario la frequenza, la natura e le condizioni ambientali che esplicitano i tic e insegnare ai genitori come e quando rinforzare positivamente (ad es. con lodi) i comportamenti adeguati dei loro figli. Al contrario è controproducente sgridare, spazientirsi o urlare quando il ragazzo tourettico produce i tic, perché ciò aumenta lo stress e di conseguenza aumenta gli stessi tic.
Infine, è opportuno che i genitori dedichino dei momenti esclusivi ai figli e alla famiglia, e qualora il disagio e lo stress siano causa di una forte conflittualità all’interno della famiglia, allora sarà necessario un trattamento psicoterapico di gruppo per migliorare l’armonia familiare e il benessere psicologico di tutti i membri.
6.4) Intervento psicoeducativo a scuola
Il corpo docente deve essere adeguatamente informato sulla natura della SdT e deve essere formato a gestire i tic e gli eventuali problemi comportamentali associati. È importante che gli insegnanti comprendano che, se il bambino può controllare per un certo periodo i tic, non significa che questi siano intenzionali e che questo controllo può portare ad un maggior dispendio di energia e concentrazione che vengono sottratte al profitto scolastico. Inoltre è stato dimostrato che lo stress e l’ansia influiscono sui tic, pertanto, se il bambino tourettico si sente accolto in un ambiente solidale e sereno, la frequenza dei tic diminuisce.
Ciò che può essere insegnato ai docenti, è di concedere al ragazzo il tempo necessario per contenere l’ansia e dar libero sfogo ai tic; non rimproverare e non fare osservazioni per la manifestazione dei tic; apprezzare ed elogiare, quando opportuno, il paziente tourettico.
6.5) Trattamento cognitivo-comportamentale
L’ HABIT REVERSAL TECHNIQUES (HRT) consiste in un insieme di tecniche, appartenente alla scuola psicologica cognitivo-comportamentale. Il trattamento è caratterizzato da circa 10 sedute per sintomo target e prevede il coinvolgimento di: uno psicologo esperto in disturbi da tic e sindrome di Tourette, del paziente interessato ed eventualmente di un caregiver.
Lo psicologo è tenuto alla collaborazione con l’équipe multidisciplinare che ha in carico la gestione del paziente nella co-costruzione della terapia migliore.
Affinchè i benefici dell’intervento abbiano luogo e persistano nel tempo è indispensabile la motivazione al trattamento, l’aderenza terapeutica e il coinvolgimento attivo da parte del paziente.
L’obiettivo dell’HRT è l’acquisizione di consapevolezza dei premonitory urges e trigger scatenanti i tic, della natura della sintomatologia stessa e delle conseguenze che ne derivano secondo il paradigma ABC per cui A indica “antecedents”, B “behaviors” target da modificare (tic e compulsioni) e C ovvero “consequences”. Segue un training che permette al paziente la progressiva sostituzione del tic target con un comportamento più adattivo.
Il paziente, con il supporto dello psicologo esperto e del caregiver, impara a riconoscere e monitorare i momenti della giornata e le attività più propensi a dare adito ai tic; vengono inoltre introdotte tecniche di respirazione, rilassamento e contrazione di muscoli alternativi a quelli utilizzati nella messa in moto dei tic d’interesse (Bergin, Waranch, Brown, Carson, Singer; 1998)
I nuovi comportamenti appresi dal paziente vengono rinforzati tramite token economy techniques (Woods e Himle, 2004) in modo da incentivare i progressi terapeutici.
Il paziente viene gradualmente autonomizzato nell’esecuzione delle tecniche HRT.
Infatti, a percorso ultimato, il paziente sarà in grado di svolgere autonomamente l’analisi funzionale di tic e compulsioni e, pertanto, di intervenire sulle proprie abitudini comportamentali.
6.6) Trattamento psicofarmacologico
Essendo una sindrome neurocomportamentale, la farmacoterapia è considerata il trattamento migliore per la Sindrome di Tourette e la sua efficacia è stata dimostrata in esperimenti placebo (Leckman et all., 1991; Sallee, Nesbitt, Jackson, Sine, & Sethuraman, 1997; Scahill, Leckman, Schultz, Katsovich, & Peterson, 2003; Shapiro et al., 1989). Questi includono prove randomizzate che documentano l’efficacia degli agonisti alfa-2 adrenergici (clonidina, guanfacina), neurolettici convenzionali (es. aloperidolo, pimozide), antipsicotici atipici (es. risperidone), benzodiazepine (es. clonazepam), tossina botulinica A per gravi tic vocali, antidepressivi triciclici (clomipramina), e degli inibitori selettivi della ricaptazione della serotonina SSRI in quanto la serotonina é un modulatore della dopamina (Leckman et al., 1991; Sallee et al., 1997; Scahill et al., 2003; Shapiro et al., 1989).
Le terapie farmacologiche attuali mirano a bloccare i recettori della dopamina, con la conseguente riduzione della stessa. Tuttavia gli stessi farmaci utilizzati per ridurre la dopamina sono antidepressivi e antipsicotici che possono essere mal tollerati, anche se nella sindrome di Tourette vengono impiegati con beneficio per controllare non solo i tic ma anche i disturbi del comportamento.
I farmaci che modulano la dopamina sono:
Neurolettici tipici (antagonisti della dopamina). Sono spesso usati come agenti antipsicotici. Si pensa agiscano interferendo con la trasmissione dopaminergica cerebrale bloccando i recettori della dopamina. Essi possono anche avere effetti su recettori colinergici, α–adrenergici, istaminergici e serotoninergici.
- -Haloperidol: è un bloccante dei recettori dopaminergici D2. è uno dei più utilizzati nel trattamento della TS in molti paesi. Tuttavia questo tipo di farmaco produce gravi effetti collaterali.
- Pimozide: è un derivato della difenilbutilpiperidina che possiede una attività bloccante a livello post sinaptico per i recettori D1 della dopamina.
- Sostituti delle benzamidi: sono antagonisti selettivi per D2, sono divenuti popolari in tutto il mondo per il trattamento dei tic motori e vocali.
- Sulpride: è stato utilizzato per la prima volta nel 1970. Gli effetti positivi di questo farmaco sono: decremento dei tics motori e vocali, decremento sintomi OCD, decremento del comportamento aggressivo, decremento di ecofenomeni e tensione.
- Tiapride: è molto usato in Europa, un caso di una paziente di 17 anni ha mostrato che riduce notevolmente la sintomatologia della TS.
Neurolettici atipici. Solamente tre categorie di neurolettici atipici sono stati utilizzati per la cura di pazienti affetti da sindrome di Tourette.
- Risperidone: ha una alta affinità con i recettori 2A per la 5–idrossitriptamina (5-HT), mentre inferiore è la sua affinità con i recettori 2D per dopamina. Come farmaco dovrebbe essere di beneficio, soprattutto in pazienti con OCB, ove è implicata la 5-HT.
- Clozapina: è un composto di dibenzodiazepina per di più antagonista per i recettori di 5-HT2A, 5-HT2C e 5-HT3. Pazienti che assumono questo farmaco devono monitorare regolarmente il loro sangue in quanto possono sviluppare agranulocitosi.
- Olanzapina: utilizzato solo recentemente si è mostrato un trattamento di successo.
I neurolettici sono utili nei trattamenti per la TS, sfortunatamente sono spesso associati ad effetti collaterali inaccettabili. Per esempio, circa l’84% dei pazienti trattati con aloperidolo ha provato effetti collaterali durante il corso del trattamento e solo una piccola parte ha potuto continuare ad assumere il farmaco per lunghi periodi. Alcuni degli effetti collaterali riportati sono: effetti collaterali distonici acuti, tremori parkinsoniani, depressione, fobie, ostilità e aggressività.
Tuttavia l’utilizzo di alcuni farmaci, in Italia causano determinate problematiche:
- Quelle derivate dall’impiego dei farmaci di per sé, cioè prettamente mediche, dovute alla necessità di dover utilizzare contemporaneamente più principi attivi, con evidenti rischi di effetti collaterali.
- Quelle relative alla normativa, dovute alla legislazione italiana.
La vera sindrome di Tourette dopo i 21 anni tende comunque spontaneamente a migliorare, se non a regredire del tutto. Si attenuano sia i tic che i disturbi del comportamento, in parte per l’ausilio dei farmaci, ma anche per sua stessa natura.
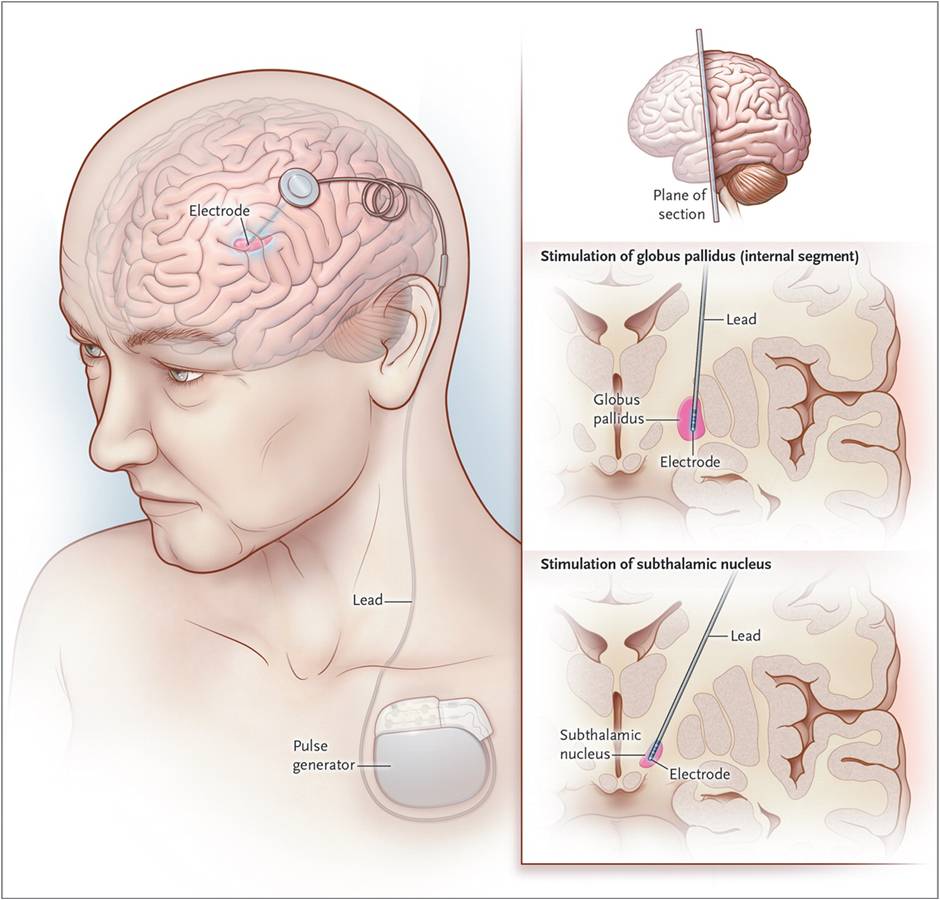
6.7) Deep Brain Stimulation
Nei casi di sindrome di Tourette molto grave ed invalidante la terapia farmacologica non basta ed in queste forme così severe si può oggi intervenire chirurgicamente, dopo i 21 anni d’età, eseguendo un intervento di neurostimolazione cerebrale profonda (DBS). Si tratta di una procedura neurochirurgica mininvasiva e reversibile che consiste nell’inserire nel cervello dei sottili elettrodi in modo del tutto indolore, i quali a loro volta vengono collegati per via sottocutanea con uno stimolatore esterno posizionato in una tasca paraclavicolare. Questi elettrodi trasmettono una debole corrente nelle aree del cervello ‘interrotte’, e sono in grado di ripristinarne il corretto funzionamento.

L’intera procedura è assistita dal sistema computerizzato di neuronavigazione in grado di determinare l’esatta localizzazione tridimensionale del target a partire dalle informazioni fornite da esami di Risonanza magnetica e di Tomografia computerizzata, eseguite nel preoperatorio. La procedura chirurgica di impianto può essere eseguita a paziente sveglio, con minima sedazione e anestesia locale, oppure in anestesia generale.
Il posizionamento dell’elettrodo definitivo viene scelto in base alle sensazioni riportate dal paziente e soprattutto all’assenza di effetti collaterali gravi.
Per quanto riguarda la valutazione del miglioramento del quadro ticcoso, è misurabile mediante una valutazione soggettiva e oggettiva.
I rischi specifici legati a questo tipo di intervento chirurgico sono l’emorragia all’interno dell’encefalo e l’infezione dei materiali impiantati.
La Deep Brain Stimulation è nota dalla fine degli anni ’90 ed è generalmente utilizzata per la cura della malattia di Parkinson e delle distonie. Per la sindrome di Tourette si esegue invece solo dal 2006. Pochi, quindi, sono finora i pazienti operati nel mondo, perché ritenuta ancora in fase sperimentale: si parla di 60 casi circa. Nel corso di un recente congresso tenutosi in Argentina sui disordini del movimento, è emerso tuttavia che l’intervento di neurostimolazione per la sindrome di Tourette ha portato al miglioramento di circa il 60-70% dei casi operati e, in taluni, alla guarigione completa. Fondamentale per il trattamento della malattia è che il paziente deve essere seguito in modo multispecialistico: non solo dal medico neurologo ma anche da altri colleghi specialisti, per un supporto psicologico, farmacologico, chirurgico.
6.8) Trattamento con l’utilizzo di cannabinoidi e del THC
La sindrome di Tourette è causata da alterazioni biochimiche che in parte coinvolgono i gangli della base. Anatomicamente questi gangli, situati alla base del cervello comprendono nucleo caudato, putamenglobus pallidus, substanzia nigra e nucleo subtalamico.
Nei gangli basali alcune vie utilizzano la dopamina quale neurotrasmettitore; infatti la somministrazione di metilfenidato, agonista dopaminergico, acuisce la sintomatologia della sindrome de la Tourette.
E’ stato ipotizzato che l’attivazione del recettore CB1 da parte della Cannabis inibisca neuroni dopaminergici probabilmente coinvolti nello sviluppo della sindrome di Tourette in quanto il consumo è stato correlato ad una attenuazione sia dei tic motori sia vocali. Analoga osservazione è stata fatta anche per il tetraidrocannabinolo (THC), uno dei principali componenti della Cannabis.
La prima esperienza con il ruolo terapeutico dei derivati della cannabis nella sindrome di Tourette è del 1988: riguarda tre pazienti affetti dalla sindrome in cui, in seguito all’assunzione casuale di marijuana per uso ricreativo, si osservò una netta riduzione dei tic e degli scatti muscolari.
Successivamente, uno studio clinico condotto dalla Scuola Medica di Hannover (Germania) e pubblicato nel numero corrente di Pharmacopsychiatry dimostra che il trattamento con cannabinoidi migliora la sintomotatologia dei pazienti con SdT.
Sotto la guida del Dr. Kirsten Mueller-Vahl, si è condotto uno studio su 12 adulti malati di sindrome di Tourette che hanno ricevuto un trattamento con tetraidrocannabinolo (THC) in dosi da 5, 7.5 o 10 mg al giorno, somministrando il farmaco in modalità cross-over, in doppio cieco, controllato con placebo. I pazienti hanno, cioè, ricevuto o una dose singola di THC orale o una di placebo per due giorni, e dopo 4 settimane sono stati “incrociati”, ricevendo l’altro trattamento. Il THC ha prodotto un significativo miglioramento dei sintomi in nove dei dodici pazienti ed in nessuno si sono osservate reazioni avverse gravi. In cinque pazienti si sono avute reazioni avverse giudicate lievi (sonnolenza, di durata da 1 a 6 ore) niente di grave o pericoloso.
In un altro studio effettuato dalle università di Goettingen, Amburgo e Dresda, la terapia con THC ha aumentato l’inibizione intracorticale, cioè l’inibizione della trasmissione del segnale tra le cellule nervose della corteccia del cervello. L’ osservazione fatta dagli studiosi suggerisce che il delta-9-THC potrebbe essere un’alternativa di successo nei pazienti con grave TS refrattaria al trattamento classico.
Scrivi a Igor Vitale



